|
| Ecógrafo portátil |
ECOGRAFIA CUTÁNEA ¿POR QUÉ? ¿POR QUÉ AHORA?
Poder ver más allá de la superficie cutánea de la manera menos invasiva posible ha sido siempre un anhelo de los dermatólogos y médicos estéticos. ¿Por qué? ¿Por qué esta técnica va sumando adeptos día a día? ¿Por qué ahora? ¿Cómo puede ayudarme la ecografía en la consulta diaria?
La ecografía cutánea se basa en la aplicación del ultrasonido para el diagnóstico de los cambios fisiológicos o patológicos de la piel.
La ecografía cutánea ha sido la más reciente disciplina en unirse al resto de las especialidades ecográficas debido a que :
1) Los equipos actuales son apropiados técnicamente: existen ya sondas de alta frecuencia portátiles que permiten una resolución útil para el estudio de las estructuras cutáneas.
2) Hay un interés creciente por parte de pacientes, dermatólogos, médicos estéticos y otros profesionales, que trabajan en el campo cutáneo en las técnicas de diagnóstico no invasivas (dermatoscopia, microscopía confocal).
3) Democratización de la ecografía en numerosas especialidades por la bajada de precios en los equipos de ultrasonidos.
4) Presencia activa de cursos y talleres, manuales que hacen accesible la técnica a cualquier profesional que quiera acceder a su conocimiento.
La ecografía cutánea es una herramienta útil en múltiples aplicaciones en el día a día de la medicina y cirugía de la piel. Resumimos a continuación las fundamentales
 |
| Imagen ecográfica de un angioma en fase de crecimiento |
APLICACIONES
Tumores cutáneos
La delimitación de los tumores cutáneos como el melanoma puede ayudar a planificar la cirugía y minimizar daño a otras estructuras (nervios, tendones, vasos sanguíneos).
Respecto a los tumores subcutáneos ( que solo se pueden palpar), es la técnica de elección por su sensibilidad, especificidad, accesibilidad y eficiencia.
Procesos inflamatorios
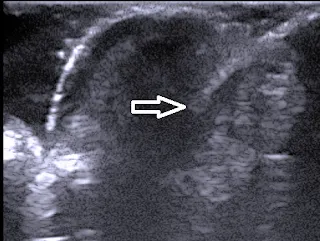 |
Imagen ecográfica de una uña encarnada, con
inflamación en el pliegue lateral ungueal |
La ecografía cutánea permite delimitar la inflamación tanto clínica (aparente) como la subclínica (menos aparente o inapreciable) tanto en superficie (psoriasis, acné, rosácea, lupus, morfea) como en profundidad (hidrosadenitis, celulitis, etc)
Alteraciones ungueales
La ecografía cutánea, por su capacidad de penetración, es capaz de hacer visibles lesiones que aparecen bajo la uña facilitando el diagnóstico y tratamiento de las enfermedades de la uña.
Enfermedades del pelo
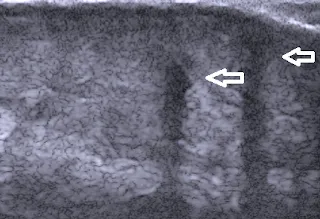 |
Imagen ecográfica de una foliculitis decalvante,
con inflamación de los folículos pilosos |
La ecografía cutánea permite visualizar el folículo pilosebáceo y diferenciar los procesos que cursan con inflamación del cuero cabelludo (foliculitis, alopecia areata, dermatitis seborreica ) y monitorizar los tratamientos de estas enfermedades
Dermoestética
La ecografía cutánea permite el diagnóstico de rellenos previamente implantados como de las posibles complicaciones de los mismos. También es una herramienta útil para el diagnóstico de envejecimiento cutáneo y los tratamientos utilizados para revertirlo.
Respecto al tejido celular subcutáneo junto con la elastografía permite un diagnóstico preciso de la evolución de la paniculopatía distrófica (celulitis) y permite decidir sobre el tratamiento adecuado a cada paciente en cada momento.
La ecografía cutánea es una técnica en creciente desarrollo y actualidad que permite personalizar y adecuar los tratamientos de manera no invasiva en nuestros pacientes, añadiendo un plus de calidad científico-técnica en nuestra relación con ellos.